Профілактика ускладнень виразкової хвороби шлунка та 12-палої кишки
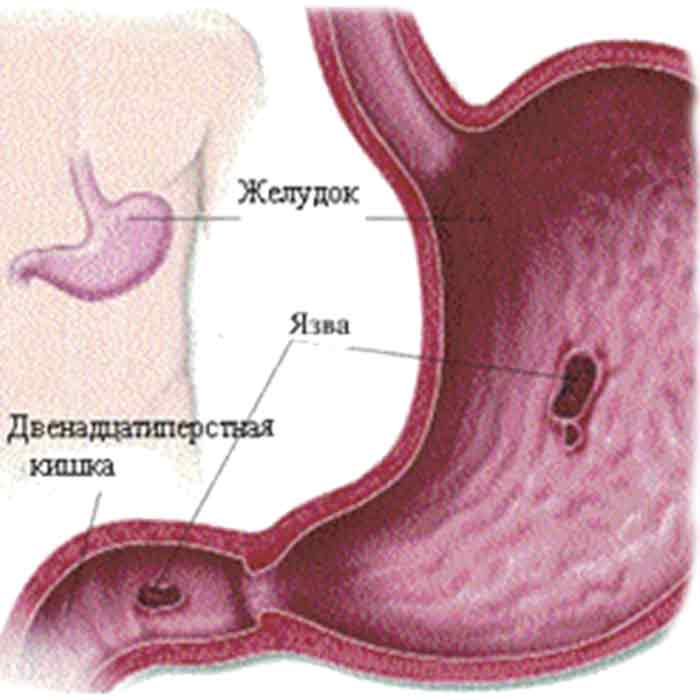
Виразкова хвороба шлунка і дванадцятипалої кишки – хронічне захворювання, характерною ознакою якого є утворення виразок на їх слизових оболонках у різних ділянках травного тракту (шлунок, прилегла до нього частина дванадцятипалої кишки), що контактують з активним шлунковим соком.
Серед захворювань органів травлення ця патологiя займає одне з провідних мiсць. Таке явище треба пояснювати не тiльки значним поширенням захворювання, але й тими небезпечними ускладненнями, якi завжди супроводжують шлунковi виразки.
 Захворюваність виразковою хворобою шлункa та дванадцятипалої кишки серед дорослого населення у розвинених країнах складає 2,1-7,5%. Виразка дванадцятипалої кишки розвивається в 10 разів частіше, ніж шлунка. Співвідношення частоти виникнення виразки дванадцятипалої кишки у чоловіків і жінок коливається від 3:1 до 10:1, бо жіночі статеві гормони оберігають від утворення виразок.
Захворюваність виразковою хворобою шлункa та дванадцятипалої кишки серед дорослого населення у розвинених країнах складає 2,1-7,5%. Виразка дванадцятипалої кишки розвивається в 10 разів частіше, ніж шлунка. Співвідношення частоти виникнення виразки дванадцятипалої кишки у чоловіків і жінок коливається від 3:1 до 10:1, бо жіночі статеві гормони оберігають від утворення виразок.
Причини і патологічні зміни: Виразкова хвороба – захворювання з різноманітними причинами виникнення та різними ланками утворення виразок. Серед причин, які призводять до розвитку виразкової хвороби, виділяють: екзогені (зовнішні) та ендогенні (внутрішні) фактори утворення виразок.
До зовнішніх факторів належать погрішності в харчуванні, шкідливі звички (паління тютюну, алкоголь), нервовопсихічні перевтоми, професійні фактори, впливи деяких лікарських засобів.
Основними причинними факторами виразкової хвороби шлунка і 12-палої кишки є наступні:
1.ІНФІКУВАННЯ HELICOBACTER PYLORI
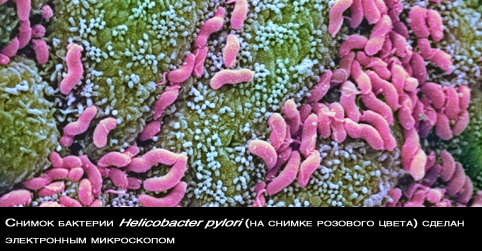
Хелікобактерна інфекція – найважливіший причинний фактор майже всіх шлункових і дуоденальних виразок. Більше ніж 95 % хворих на дуоденальну виразку і близько 90 % хворих на виразку шлунка є інфікованими цією бактерією. Наявність хронічного хелікобактерного гастриту збільшує ризик виникнення виразки у 10 разів.
2.ГОСТРІ І ХРОНІЧНІ ПСИХОЕМОЦІЙНІ СТРЕСОВІ СИТУАЦІЇ: Досить тривалий час нервовопсихічні розлади вважали провідними факторами утворення виразок, тобто визначали як своєрідну хворобу «негативних емоцій». Часто виразкова хвороба спостерігається в осіб, на яких впливають психоемоційні та фізичні перевантаження в сполученні з неповноцінним харчуванням.
3.АЛІМЕНТАРНИЙ ФАКТОР; нерегулярне та поспішне вживання їжі, подразнююча, дуже гостра, пряна, груба, надто гаряча або холодна їжа викликає надмірну шлункову секрецію, в тому числі і надлишкове утворення соляної кислоти. Це може сприяти реалізації виразкоутворюючої дії інших причинних факторів.
4.ЗЛОВЖИВАННЯ АЛКОГОЛЕМ І КАВОЮ, КУРІННЯ (у курців виразкова хвороба шлунка і 12-палої кишки зустрічається в 2 рази частіше в порівнянні з некурцями). Алкоголь, кава також стимулюють виділення соляної кислоти і порушують утворення захисного шлункового слизу, значно знижують стійкість слизової оболонки шлунка і викликають розвиток хронічного гастриту (запалення слизової оболонки шлунка).
Зловживання алкоголем, кавою і куріння безсумнівно призводять до розвитку виразкової хвороби шлунка і 12-палої кишки і викликають загострення захворювання (особливо алкогольні ексцеси).
5.ВПЛИВ ЛІКАРСЬКИХ ЗАСОБІВ: Відома ціла група лікарських засобів, що пошкоджують слизову оболонку шлунка та здатні викликати розвиток гострої виразки шлунка або (рідше) 12-палої кишки. Це ацетилсаліцилова кислота (аспірин) та інші нестероїдні протизапальні засоби (насамперед, індометацин, диклофенак натрію та його похідні), резерпін, глюкокортикоїди (гормональні преперати).
Ендогенними (внутрішніми) факторами утворення виразок є такі:
- спадковість(спостерігається у 40 % випадків);
- вік і статура людини ( у людей молодого віку частіше буває дуоденальна локалізація виразки);
- хронічний гастрит, викликаний хелікобактером;
- підвищена продукція соляної кислоти і пепсину;
- порушення моторики шлунка та дванадцятипалої кишки;
- хронічні захворювання, які сприяють розвитку виразкової хвороби:
*хронічний обструктивний бронхіт, бронхіальна астма, емфізема легенів;
* захворювання серцево-судинної системи;
* цироз печінки;
* захворювання підшлункової залози.
 Нині у багатьох країнах світу провідними факторами утворення виразок вважають гіперпродукцію хлористоводневої кислоти та інфекцію Helicobacter pylori. Саме усунення цих факторів приводить до найкращих результатів у клінічній практиці.
Нині у багатьох країнах світу провідними факторами утворення виразок вважають гіперпродукцію хлористоводневої кислоти та інфекцію Helicobacter pylori. Саме усунення цих факторів приводить до найкращих результатів у клінічній практиці.
Важлива роль у діагностиці виразкової хвороби належить рентгенологічному й ендоскопічному методам дослідження.
Ускладнення. Під впливом різних факторів (фізичні перенапруження, зловживання алкоголем) можливий розвиток різноманітних складнень.
До ускладнень виразкової хвороби шлунка та дванадцятипалої кишки належать:
- Виразка, ускладнена кровотечею (легкою, середньою, важкою, профузною, вкрай важкою).
- Виразка, ускладнена перфорацією (проривом).
- Пенетруюча і кальозна виразка.
- Виразка, ускладнена рубцевими деформаціями шлунка і 12-палої кишки, стенозом воротаря.
- Малігнізована (перероджена в рак) виразка.
Виразкова кровотеча – важке, найчастіше ускладнення виразкової хвороби, яке зумовлене прогресуванням руйнівних процесів у виразці і поступленням крові в шлунково кишковий тракт, виникає у 22-28% хворих, переважно після 40 років, і про’являється прогресуючою загальною слабкістю, головокружінням, запамороченням, інколи втратою свідомості, “мушками” перед очима, в подальшому – блюванням кров’ю. Залежно від об’єму і часу кровотечі, блювання може бути “кавовою гущею”, що пов’язано з утворенням солянокислого гематину в шлунку. “Кавова гуща” є найбільш характерним симптомом кровотечі, може бути одноразовою і повторною, що вказує на продовження кровотечі. При кровоточивій виразці шлунка блювання “кавовою гущею” спостерігається частіше, ніж при дуоденальній виразці.
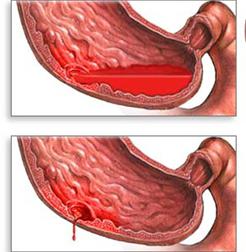
Джерелом кровотечі може бути артерія, вена або дрібні судини дна виразки.
Іншою достовірною ознакою кровотечі є чорні дьогтеподібні випорожнення з неприємним запахом (melena). Утворення їх пов’язане з поступленням в просвіт кишечника крові, яка поступово розкладається, внаслідок чого утворюється сірчане залізо, що надає каловим масам чорного кольору. При масивних гострих кровотечах виразок 12-палої кишки калові маси можуть бути темно-вишневого кольору, рідкої консистенції, що пов’язане з швидким просуванням крові по кишечнику.
Хворий блідий, переляканий вираз обличчя, лежить переважно на спині, боячись рухатися, щоб не спровокувати кровотечу (блювання кров’ю), дихання часте. Обличчя хворого покрите холодним липким потом, що часто свідчить про продовження кровотечі. Пульс частий, артеріальний тиск знижений. Язик вологий, майже завжди обкладений білим нальотом, нерідко на ньому і яснах видно залишки блювотних мас. При важких кровотечах живіт здутий внаслідок розпаду крові в кишечнику та інтоксикації.
Кровотечі з виразок шлунка трапляються частіше, ніж з виразок 12-палої кишки.
Лікувальна тактика та вибір методу лікування.
Всіх хворих з підозрою на шлунково-кишкову кровотечу потрібно негайно госпіталізувати в хірургічне відділення, а при підтвердженні діагнозу – в реанімаційне.
Особливо небезпечним ускладненням виразкової хвороби є поєднання кровотечі з перфорацією виразки, що спостерігається в 3,2-8,4% хворих з ускладненою виразковою хворобою.
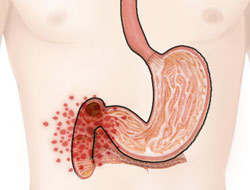 Перфорація (прорив) – прорив виразки у вільну черевну порожнину з надходженням у неї шлунково-дуоденального вмісту і повітря. Серед інших ускладнень виразкової хвороби шлунка та дванадцятипалої кишки перфорація виразки займає перше місце за безпосередньою загрозою для життя хворого в зв’язку зі швидким розвитком розлитого перитоніту. Перфорація (прорив) виразки може розвинутися після вживання алкоголю, переповнення шлунка їжею, надмірної фізичної напруги, травми. Іноді перфорація виразки є першим проявом виразкової хвороби, особливо у молодому віці.
Перфорація (прорив) – прорив виразки у вільну черевну порожнину з надходженням у неї шлунково-дуоденального вмісту і повітря. Серед інших ускладнень виразкової хвороби шлунка та дванадцятипалої кишки перфорація виразки займає перше місце за безпосередньою загрозою для життя хворого в зв’язку зі швидким розвитком розлитого перитоніту. Перфорація (прорив) виразки може розвинутися після вживання алкоголю, переповнення шлунка їжею, надмірної фізичної напруги, травми. Іноді перфорація виразки є першим проявом виразкової хвороби, особливо у молодому віці.
До основних симптомів належать:

- Раптове виникнення різкого болю у верхньому відділі живота (багнетоподібний біль). Він носить постійний характер, відчувається спочатку в ділянці шлунку, потім поширюється по всьому животу, частіше по його правому боці.
- Наявність типового виразкового анамнезу або невизначених шлункових скарг (85-90% хворих).
- “Дошкоподібне” напруження передньої черевної стінки.
- Загальні порушення: утруднене дихання, рідкий пульс з переходом в частий, зниження артеріального тиску.
- Функціональні порушення: одноразове блювання, спрага, сухість у роті, загальна слабість, затримка випороженнь.
- Вимушене положення тіла з приведеними до живота ногами.
- Блідість шкірних покривів.
- Холодний липкий піт.
- Відзначається похолодання кінцівок.
Через кілька годин настає період уявного благополуччя, але, не зважаючи на зменшення болю, поліпшення загального стану і деяку стертість клінічної картини, залишається ряд важливих симптомів, які вказують на прогресування запалення в черевній порожнині. Потім у хворого розвивається перитоніт, і його стан починає швидко погіршуватися.
Лікувальна тактика.
Всі хворі з підозрою на перфоративну виразку шлунка або дванадцятипалої кишки підлягають негайній госпіталізації в хірургічний стаціонар. Основний метод лікування перфоративних гастро-дуоденальних виразок – тільки оперативний. Показання до операції абсолютні (життєві), а результати лікування залежать від своєчасності оперативного втручання.
До ускладнень, які розвиваються повільно та мають хронічний перебіг, належать: пенетрація, стенозування воротаря (пілоруса) та дванадцятипалої кишки, малігнізація.
Пенетрація – відбувається тоді, коли в результаті тривалого запалення сталося зрощення стінки шлунка або 12-палої кишки з навколишніми органами і проникнення виразки в ці органи з утворенням ніші.
 Виразка шлунка пенетрує в:
Виразка шлунка пенетрує в:
- – малий сальник;
- – підшлункову залозу;
- – печінку;
- – поперековоободову кишку.
- Виразка 12-палої кишки пенетрує в:
- – голівку підшлункової залози;
- – гепатодуоденальну зв’язку;
- – жовчний міхур;
- – жовчні протоки з утворенням нориці.
Про можливість пенетрації виразки передусім свідчить змінена клінічна симптоматика, яка залежить від глибини проникнення виразки і від того, який орган залучено до процесу. Стійкий, тривалий, постійний біль у верхній частині живота, часто віддає у спину, в поперекову ділянку, втрачає добовий ритм і зв’язок із вживанням їжі, не знімається антацидами, блювання не приносить полегшення, незначна ефективність консервативного лікування. Інколи спостерігають загальні симптоми: втрата маси тіла, субфебрильна температура.
Лікувальна тактика та вибір методу лікування.
Лікування тільки оперативне.
СТЕНОЗ (звуження) ВИХОДУ З ШЛУНКА виникає у 10-40% випадків захворювання. Частіше розвивається в осіб з довготривалим виразковим захворюванням. Найчастіше спостерігаються стеноз воротаря (пілоруса) і постбульбарний стеноз. Стеноз (звуження) воротаря виникає в результаті рубцювання виразки, розташованої в пілоричному відділі шлунка, при якому порушується евакуаторна діяльність шлунка і дванадцятипалої кишки. Незначна ступінь стенозу проявляється тяжкістю у верхній частині живота після їжі, відрижка кислим, періодичним блюванням з’їденою їжею, яке полегшує стан. У міру його прогресування відбувається: постійна затримка частини їжі в порожнині шлунка, гниття і бродіння, перерозтягнення його стінок, визначається “симптом плескоту”. Хворих турбує майже постійне відчуття важкості і повноти в ділянці шлунка, відрижка з неприємним запахом тухлих яєць внаслідок тривалої затримки їжі в шлунку. Спостерігається виражений різкий колькоподібний біль, який пов’язаний з посиленою перистальтикою шлунка, супроводжується переливанням, бурчанням в животі. Щоденно виникає блювання з домішками їжі, спожитої напередодні, яке приносить полегшення. Турбує слабкість, швидка втомлюваність. Пацієнти виснажені, нерідко на поверхні живота можна спостерігати рельєф у формі “пісочного годинника”.
Порушення евакуаторної функції шлунка найкраще можна розпізнати при рентгенологічному дослідженні.
Лікувальна тактика та вибір методу лікування.
Наявність органічного пілородуоденального стенозу є абсолютним показанням до оперативного втручання.
Малігнізація (злоякісне переродження) виразки шлунка зустрічається в 3-15% хворих, виразки дванадцятипалої кишки 0,1-0,3%. Рак розвивається частіше у хворих похилого віку, із старими кальозними виразками, а інколи – з післявиразкового рубця. Доведена роль надто гарячої їжі у виникненні малігнізації. При вивченні ролі спадковості визначено існування сімейної схильності до раку шлунка
При малігнізації відбувається подальше пригнічення секреторної функції шлунка, зявляються наступні ознаки малігнізованої виразки:
- погіршання загального стану;
- втрата апетиту;
- відмова від м’ясної їжі;
- пониження кислотності шлункового соку;
- поява молочної кислоти в шлунковому соці.
- прогресує анемія.
Світлі проміжки в перебізі виразкової хвороби скорочуються або зникають.
Біль втрачає зв’язок із прийомом їжі, не має ритмічності, періодичності, стає безпричинним, постійним, не знімається звичайними засобами, нерідко інтенсивність болю наростає, і він лише на короткий термін знімається наркотиками. У процесі прогресування захворювання спостерігають схуднення хворого, виникають ознаки недостатності вітамінів, що відображається на загальному стані хворих. В подальшому шкіра набуває жовтуватого або жовто-землистого відтінку, з’являється блювання.
В діагностиці першорядне значення належить прицільній гастробіопсії з подальшим гістологічним дослідженням.

Лікувальна тактика та вибір методу лікування.
Принципи лікувальної тактики найбільш лаконічно визначені С.С. Юдіним: “Чим більша виразка, чим глибша ніша, чим старший хворий, чим нижча кислотність, тим більша реальність виникнення раку з виразки, а звідси – тим швидше показане оперативне лікування.”
Лікування хворих на виразкову хворобу повинне бути комплексним і суворо індивідуальним. Усі методи лікування можна поділити на нефармакологічні та фармакологічні. До нефармакологічних належать режим, дієта, фізіо і психотерапія. Обов’язковій госпіталізації підлягають хворі з ускладненим перебігом виразкової хвороби (виражений больовий синдром, глибока виразка та ін.). В дієті дотримуються принципу механічного і хімічного щадіння (стіл 1а, 1б).
Сучасні ліки забезпечують загоєння виразок майже у 100% випадків, їх приймають1-2 рази на добу, у неускладнених випадках вони не потребують введення шляхом ін’єкцій, дуже рідко супроводжуються побічними ефектами. Тому стаціонарне лікування при неускладненій хворобі не є обов’язковим. Завдяки сучасним засобам, які впливають на збудник захворювання, стає можливим одужання від хвороби, зменшується ризик ускладнень, зокрема – кровотеч. При тому, після курсу лікування потрібно підтвердити факт знищення інфекції контрольними аналізами.
Сьогодні в усьому світі використовується нова група фармакологічних засобів – інгібітори протонної помпи. Препарати цієї групи є найефективнішими
Антихелікобактерне лікування грунтується на комплексному застосуванні антибактеріальних препаратів у сполученні з антисекреторними.
Для лікування хворих на виразкову хворобу розроблено багато фізіотерапевтичних методів. Більш ефективними є теплові процедури (грілка, парафінові аплікації, дециметрова терапія). За наявності ускладнених виразок проведення теплового лікування є протипоказаним.
Санаторно-курортне лікування раніше рекомендувалось лише хворим у стадії стійкого затихання проявів хвороби . Останніми роками розроблено 3-етапну систему лікування: стаціонар – курорт – диспансер. Хворих після лікування в стаціонарі направляють на лікування в санаторії шлунково-кишкового профілю: Моршин, Стара Русса, Поляна, Миргород та ін.
При неефективності консервативного лікування пропонується вдаватись до оперативного втручання.
Незважаючи на чудові досягнення сучасних противиразкових препаратів, в процес лікування виразкової хвороби, як і раніше незмінно входить дотримання пацієнтом спеціальної дієти і режиму харчування, а також різні антистресові заходи, у тому числі масаж, ЛФК.
Таким чином, для досягнення стійкого ефекту в лікуванні виразкової хвороби шлунка і 12-палої кишки та профілактики ускладнень, важливими стають спільні зусилля лікаря і пацієнта. Завданням лікаря є визначення необхідного та достатнього курсу лікування для кожного конкретного випадку хвороби. Завдання пацієнта полягає у виконанні рекомендацій не тільки з прийому призначених ліків, а й щодо зміни свого раціону харчування, фізичних і емоційних навантажень і всього способу життя.
Текст підготували заступник директора з медичної роботи КНП «Перша Черкаська міська лікарня» ЧМР, лікар вищої категорії, головний позаштатний ендоскопіст департаменту охорони здоров’я та медичних послуг Черкаської міської ради Д.А.Задериголова та фельдшер із санітарної освіти Л.М.Семиліт
