Жовчнокам’яна хвороба
Жовчнокам’яна хвороба (ЖКХ) – це захворювання, при якому у жовчному міхурі або жовчних протоках утворюються камені, а також виникає пов’язане з ними запалення жовчного міхура.

За даними численних публікацій протягом XX століття, особливо другої його половини, відбувалося швидке збільшення поширеності ЖКХ, переважно в промислово розвинених країнах. Так, за даними ряду авторів, захворюваність ЖКХ в колишньому СРСР збільшувалася майже вдвічі кожні 10 років. Наприкінці XX століття у ФРН було зареєстровано більше 5 млн, а в США понад 15 млн хворих на ЖКХ, причому цим захворюванням страждало близько 10-15 % дорослого населення, при цьому виявлено, що поширеність безпосередньо залежить від віку та статі пацієнтів. За даними медичної статистики, утворення каменів у жінок зустрічається значно частіше, ніж у чоловіків (співвідношення від 3: 1 до 8: 1), причому з віком число хворих істотно збільшується. Так, до 50 років жовчокам’яна хвороба відзначається приблизно у 11%, від 50 до 69 – до 23%, від 70 років і більше – 30- 50%. Хоча сьогодні спостерігається “омолодження” захворювання. Описані жовчні камені у дітей навіть перших місяців життя, проте в дитячому віці ЖКХ зустрічають рідко.
Зростаюча хірургічна активність щодо ЖКХ, що спостерігалася протягом другої половини XX століття, призвела до того, що в багатьох країнах частота операцій на жовчних шляхах перевершила число інших операцій на черевній порожнині (включаючи видалення апендикса – апендектомію). Так, в США у 70-ті роки щорічно проводилося більше 250 тис. холецистектомій, у 80-ті – більш 400 тис., а в 90-ті – до 500 тис.
Патогенез хвороби: Зупинимося безпосередньо на особливостях перебігу захворювання. Рух жовчі, що здійснюється по жовчовивідних шляхах, відбувається за рахунок узгодженості функцій печінки, підшлункової залози, жовчного міхура та дванадцятипалої кишки. Вже за рахунок цього, у свою чергу, жовч своєчасно надходить в процесі травлення в кишківник, крім цього відбувається її накопичення в жовчному міхурі. Початковою стадією утворення каменів вважається поява в жовчному міхурі жовчі підвищеної щільності, так званої замазкоподібної жовчі. Далі відбувається зміна її властивостей: білірубін, що входить до її складу, починає випадати в осад, стаючи ядром каменеутворення. Поверх ядра налипають кальцієві солі і холестерин, причому останній становить понад 90% від складу більшості жовчних каменів. Утворенню каменів також сприяють запальні процеси в комплексі з моторно-тонічними порушеннями жовчовиділення (тобто дискінезія). В свою чергу, камінці, що утворилися, викликають запальні процеси в жовчному міхурі та жовчовивідних протоках. Утворення каменів у жовчному міхурі та жовчних протоках, внаслідок дії різних факторів, призводить до появи жовчнокам’яної хвороби. Хвороба розвивається поступово. Початковій стадії (фізико-хімічна або передкаменева, коли жовч згущується і стає неоднорідною) часто не приділяють потрібної уваги.
Причини: Причини жовчнокам’яної хвороби до кінця не з’ясовані, проте з упевненістю можна говорити про фактори, що збільшують ймовірність її виникнення. Що стосується причин, які сприяють утворенню жовчних каменів, то серед них виділяють наступні:
- вроджені чи набуті анатомічні зміни форми жовчного міхура. Жовчний міхур може мати неправильну форму або перекручення, що створює умови для застою жовчі. У поєднанні з іншими чинниками це може призвести до утворення каменів. Крім того, часто зустрічається неузгодженість роботи м’язового апарату (сфінктерів) жовчного міхура і, як наслідок, порушення відтоку і застій жовчі;
- спадковість: Мова йде не тільки про генетичний фактор, але і про наслідування харчових звичок і способу життя батьків ;
- незбалансоване харчування: переїдання, голодування, нерегулярне харчування, часте вживання жирної та смаженої їжі, продуктів багатих на холестерин, легких вуглеводів, порушення, пов’язані з жировим обміном, що перетинається зі збільшенням маси тіла (на кожні надлишкові 10 кг маси тіла ймовірність виникнення ЖКХ зростає до 20%);
- часті вагітності та пологи в анамнезі;
- анемії з розпадом еритроцитів;
- гормональні порушення (при ослабленні функції щитовидної залози); У жінок утворення каменів може бути пов’язане з підвищеним рівнем жіночих статевих гормонів – естрогенів (посилюють виведення холестерину). Крім того, вагітність, застосування оральних контрацептивів (протизаплідних засобів) або гормональних засобів при лікуванні гіпоестрогенних станів (розлади менструального циклу, менопауза, полікістоз яєчників) призводять до зниження функціональної здатності жовчного міхура;
- малорухливий спосіб життя: Якщо Ви достатньо рухаєтеся, то і моторика ваших органів, у тому числі жовчного міхура, достатня. І навпаки. При відсутності фізичного навантаження міхур скорочується слабше, жовч рухається повільніше, виникає застій, а з часом утворюються камені;
- інфекції та іншого роду аномалії, які виникають у жовчному міхурі, дискінезія жовчовивідних шляхів, різного роду ураження та хвороби печінки (цироз, що виник на фоні вживання алкоголю);
- захворювання кишківника, гельмінтози, вживання деяких лікарських препаратів (цефтріаксон, рифампіцин, глюкокортикоїди та ін.);
- спинальні травми;
- цукровий діабет;
- зловживання алкоголю, куріння;
- стрес;
- демографічні аспекти (актуальність захворювання для жителів сільської місцевості, а також Далекого Сходу);
- літній вік.
Взаємодія між собою вказаних вище факторів спричинює зміну фізико- хімічних властивостей жовчі (дисхолії). Жовч стає літогенною, тобто здатною до утворення каменів.
Основні клінічні прояви хвороби
Найчастіше жовчнокам’яна хвороба – це захворювання, що протікає без будь-яких «загрозливих» симптомів. Значна кількість населення є носієм цієї недуги, але багато хто навіть не підозрює про такий «сюрприз» свого організму.
Перші ознаки, які насторожують, залежать від типу дискінетичних порушень жовчовивідних шляхів.
При гіпокінетичному типі дискінезій (сповільнене, мляве скорочення жовчовивідних шляхів та жовчного міхура):
- важкість або незначний тупийбіль у правому підребер’ї (часто через 1-1,5 годин після їжі);
- нудота (іноді – блювання);
- слабкість, нездужання;
- підвищення температури тіла;
- жовтяниця;
- відрижка повітрям або гіркотою;
- знебарвлення калу;
- метеоризм – здуття живота;
- печія;
- присмак гіркоти у роті;
- нестійкі випорожнення, частіше – закрепи;
- астено-вегетативні ознаки (швидка зміна настрою, дратівливість, головний біль, неспокійний сон).
 У разі наявності гіперкінетичного типу дискінезій (посилене, бурхливе скорочення жовчовивідних шляхів та жовчного міхура):
У разі наявності гіперкінетичного типу дискінезій (посилене, бурхливе скорочення жовчовивідних шляхів та жовчного міхура):
- біль у правому підребер’ї виникає через 20-30 хв. після їжі, фізичного навантаження чи емоційного стресу;
- може стати явно помітним пожовтіння шкірних покривів і очних склер.
При наявності таких ознак і для запобігання подальших ускладнень необхідно терміново звернутися до терапевта або сімейного лікаря.
НАПАД ЖОВЧНОЇ КОЛЬКИ
 Яскравою клінічною картиною жовчнокам’яної хвороби є раптовий напад жовчної кольки. Такі напади часто виникають при вживанні великої кількості жирної та смаженої їжі, вживанні алкоголю, дією підвищеного фізичного або стресового навантаження.
Яскравою клінічною картиною жовчнокам’яної хвороби є раптовий напад жовчної кольки. Такі напади часто виникають при вживанні великої кількості жирної та смаженої їжі, вживанні алкоголю, дією підвищеного фізичного або стресового навантаження.
В розвитку формування болю лежить рефлекторний спазм гладких м’язів жовчного міхура і його протоків у відповідь на подразнення стінки міхура жовчними каменями або внаслідок перерозтягнення стінок жовчного міхура великою кількістю накопиченої в ньому жовчі (обтураційний характер болю). Повна закупорка жовчної протоки викликає істотне розширення печінкових жовчних протоків, що викликає збільшення печінки і розтягнення її капсули, в якій розташовується безліч больових рецепторів. Вона трапляється зазвичай, коли камені починають рухатися із жовчного міхура жовчними протоками до кишківника і закупорюють основний проток.
Ознаки печінкової кольки:

- виражений гострий біль: виникає раптово в області правого підребер’я. Він може бути колючого або ріжучого характеру;
- через кілька годин остаточна концентрація болю зосереджується в межах проекції жовчного міхура.
- напад супроводжується нудотою та блюванням, що не приносить полегшення;
- лихоманка та озноб;
- тривалість нападу від кількох хвилин до кількох годин.
- може розвинутися механічна жовтяниця при закупорці жовчних протоків, яка проявляється різким болем управому підребер’ї, жовтизною шкіри, знебарвленими випорожненнями;
- можливе розповсюдження болю в праве плече, шию, праву лопатку або в спину;
- у деяких випадках потрібно відзначити так звану кардіальну форму захворювання, при якій пацієнти скаржаться на біль в області серця, що провокує появу стенокардії, порушення серцевого ритму та швидку втому.
Ускладнення жовчнокам’яної хвороби:
- Гострий калькульозний холецистит – запалення жовчного міхура та протоків, до якого призводить наявність інфекції. Клінічно це характеризується різким початком хвороби, інтоксикацією, нудотою, можливе блювання, високою температурою тіла, різким болем управому підребер’ї;
- Перфорація (прорив) жовчного міхура – надзвичайно небезпечний стан, коли вміст жовчного міхура виходить у черевну порожнину;
- Рак жовчного міхура, сприятливим фактором розвитку якого є ЖКХ. В медицині існує твердження про те, що рак «росте» під каменями;
Реактивний панкреатит (запалення підшлункової залози), різні форми гепатиту (запалення тканин печінки) аж до вторинного біліарного цирозу печінки – в зв’язку з залученням у патологічний процес при жовчнокам’яній хворобі підшлункової залози та печінки.
Діагностика
Найпопулярнішим методом діагностики ЖКХ є ультразвукове дослідження. У разі проведення УЗД кваліфікованим фахівцем необхідність в додаткових обстеженнях відсутня. Хоча для діагностики можна використати також холецистоангіографію, ретроградну панкреатохолангіографію. Комп’ютерна томографія та МР-томографія дорожчі, але з більшою точністю дозволяють діагностувати перебіг хвороби.
Як лікувати ЖКХ
Лікування жовчнокам’яної хвороби залежить від ступеня її «занедбаності». Якщо камені виявлені на початковій стадії розвитку, то лікування може бути терапевтичним і основна увага буде звернена на дотримання дієти і прийом препаратів, що розчиняють жовчні камені. При наявності каменів великого розміру застосовують метод дроблення ударною хвилею за допомогою спеціальних апаратів. Роздроблені камені виводяться з організму природним шляхом.
Лікування жовчнокам’яної хвороби, симптоми якої відзначають у хворих, із застосуванням консервативної терапії і різного типу методик, як показують результати медичної практики, неефективне. Спеціалісти наголошують, що якщо камені в жовчному міхурі вже утворились, то такий міхур є «скомпрометованим», і його функція вже порушена. У такому випадку призначення жовчогінних препаратів або використання народних засобів є небезпечним, оскільки може призвести до серйозних ускладнень.
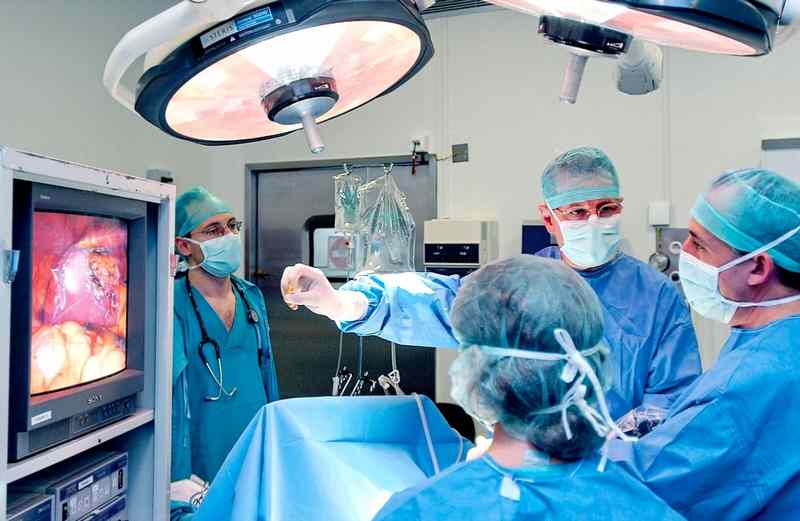
Перша допомога при жовчнокам’яній хворобі із запаленням жовчного міхура – це хірургічне втручання. Видалення жовчного міхура проводиться двома оперативними способами:
- Класична холецистектомія, після виконання якої на тілі залишається досить довгий шрам;

- Лапароскопічна холецистектомія, один з найефективніших методів боротьби з жовчнокам’яною хворобою у світі, яку здійснюють за допомогою спеціальних інструментів. Незважаючи на те, що операція передбачає повне видалення жовчного міхура, вона не потребує значного втручання в організм людини. Достатньо всього декількох проколів під загальним наркозом для того, щоб повністю видалити жовчний міхур разом із каменями. Основними перевагами цього методу для пацієнта є: зниження інтенсивності болю після операції; мінімальні розрізи на шкірі, які забезпечують косметичний ефект; швидке загоєння післяопераційної рани; швидке відновлення і повернення до колишнього способу життя.
Прямими показами до лапароскопічної холецистектомії є: гострий та хронічний калькульозний холецистит; часті рецидивуючі жовчні кольки; наявність в жовчних протоках каменів, що порушують відтік жовчі; висока температура тіла; панкреатит; підозра на рак жовчного міхура; будь-які камені розміром більше ніж 15 мм; множинні конкременти, що займають понад 50% просвіту міхура.
Такі операції успішно уже близько 20 років виконують спеціалісти-хірурги КНП «Перша Черкаська міська лікарня» ЧМР.
 Консервативне лікування жовчно-кам’яної хвороби в період ремісії засновано на правильному харчуванні і режимі дня, активному способі життя, систематичному пероральному вживанні препаратів, що сприяють руйнуванню каменів.
Консервативне лікування жовчно-кам’яної хвороби в період ремісії засновано на правильному харчуванні і режимі дня, активному способі життя, систематичному пероральному вживанні препаратів, що сприяють руйнуванню каменів.
Для початку – дієта. Раціональне застосування продуктів, сприяє попередженню виникнення повторних нападів кольки. При жовчнокам’яній хворобі показано харчування маленькими порціями (дієта № 5 див. що можна їсти при холециститі).
 Раціон харчування повинен включати в себе продукти, збагачені достатньою кількістю магнію (родзинки, курага, горох, гречана каша, квасоля, абрикоси – всі свіжі ягоди і фрукти). У харчування слід включати якомога більше клітковини (овочі і фрукти). Пити мінеральну воду дозволяється в тому лише випадку, якщо в її складі багато лугу.
Раціон харчування повинен включати в себе продукти, збагачені достатньою кількістю магнію (родзинки, курага, горох, гречана каша, квасоля, абрикоси – всі свіжі ягоди і фрукти). У харчування слід включати якомога більше клітковини (овочі і фрукти). Пити мінеральну воду дозволяється в тому лише випадку, якщо в її складі багато лугу.
Необхідно обов’язково обмежити обсяг спожитої їжі, виключити з щоденного раціону жирні страви, наприклад, сало, жирне м’ясо, субпродукти, смажену та гостру їжу, а також їжу, багату холестерином – для цього необхідно відмовитись від вуглеводної їжі, а також надмірного вживання рослинних жирів. Звичайно ж, вершкове масло можна вживати, але тільки додаючи його в приготовані каші, а їсти з бутербродом не можна, та й самі бутерброди теж внесені в чорний список продуктів. У народній медицині вважається, що сік з буряка, а також з капусти надає чудовий ефект при жовчнокам’яній хворобі. Дозволяють виконувати розвантажувальні дні, тобто коли харчовий раціон дня складається тільки з одного продукту. Наприклад, це можуть бути як сирні, сметанні, кефірні або яблучні дні.
Пацієнтам рекомендовані помірні заняття фізкультурою (вони покращують відтік жовчі), при наявності надлишкової ваги – її нормалізація, при наявності ендокринних захворювань – своєчасне їх лікування.
Якщо жовчнокам’яна хвороба супроводжується запальними ураженнями жовчовивідних шляхів, хворому призначають антибіотики.
Для лікування каменів у жовчному міхурі паралельно призначають такі препарати: стимулятори секреції жовчних кислот; препаратів, що сприяють нормалізації складу жовчі; ферментні препарати, які поліпшують процеси травлення, особливо – процеси перетравлювання жирів. При болях, обумовлених скороченням жовчного міхура, хворим рекомендують різні м’язові спазмолітики. Звичайно, всі ці засоби необхідно приймати лише за призначенням лікаря.
Профілактика жовчнокам’яної хвороби
Для запобігання утворення каменів у жовчному міхурі необхідно дотримуватися деяких правил:
- Змініть свій малорухливий спосіб життя. Навіть при сидячій роботі знайдіть час для виконання декількох фізичних вправ. При поверненні додому краще пару зупинок пройти пішки. Можна зайнятися яким-небудь видом спорту. Але потрібно пам’ятати, що при підозрі на наявність каменів у жовчному міхурі, займатися стрибками категорично протипоказано.
- Свою вагу необхідно привести в норму, але не треба відразу починати жорстку голодну дієту. Це може призвести до того, від чого намагаємося піти. Краще їсти менше, але частіше.
- Необхідно прибрати зі свого столу «нездорові» страви: жирні, солоні, гострі, відмовитися від копченостей і алкоголю, замінивши їх цільнозерновими кашами, кисломолочними продуктами, фруктами і овочами. Не виключайте зі свого раціону жири, просто замініть їх рослинними. Дуже корисні нежирне м’ясо і риба.
- Пийте достатньо води. Зневоднення організму сприятливо впливає на утворення жовчних каменів, а вам це абсолютно не потрібно.
- Переїдання абсолютно протипоказане. Не слід також відразу після прийому їжі набувати горизонтального положення.
Дотримання дієти і ведення рухливого способу життя не гарантує зниження ймовірності виникнення жовчнокам’яної хвороби, але те, що не дасть хворобі інтенсивно розвиватися – це беззаперечно.

Підготували лікар-хірург КНП
«Перша Черкаська міська лікарня» ЧМР Бойко О.В.
та фельдшер із санітарної освіти Л.М.Семиліт